Recherche en médecine : une nouvelle voie pour l'immunothérapie
 Un article scientifique dédié à l'apport de l'immunothérapie vient d'être co-publié par une équipe de chercheurs du laboratoire du Centre de Vision Numérique représenté ici par Hugues Talbot, le co-directeur, et Baptiste Kas, un élève-ingénieur de seconde année, en stage de césure, en collaboration avec des membres de l'Institut Gustave Roussy
Un article scientifique dédié à l'apport de l'immunothérapie vient d'être co-publié par une équipe de chercheurs du laboratoire du Centre de Vision Numérique représenté ici par Hugues Talbot, le co-directeur, et Baptiste Kas, un élève-ingénieur de seconde année, en stage de césure, en collaboration avec des membres de l'Institut Gustave Roussy
(Voir liste complète des acteurs de ce projet en fin d'article, ils sont nombreux).
Contexte et sens de la recherche
Les traitements classiques des cancers incluent chirurgie, rayons et chimiothérapie. Depuis quelques années, une autre classe de traitements existe : l’immunothérapie. Celle-ci consiste à augmenter par certains médicaments les capacités du système immunitaire du patient pour qu’il se mette à attaquer les cellules cancéreuses de lui-même, de manière plus aggressive.
Quand le traitement est efficace, on dit que les patients “régressent,” c’est à dire que leur charge tumorale diminue.
Malheureusement d’autres patients ne réagissent pas au traitement. On dit qu’ils “progressent”, c’est à dire que leur cancer continue à envahir leur corps. Tous les cancers sont différents et aucun traitement n’est universel. Cela signifie que l’immunothérapie ne fonctionne pas chez eux, pour une raison ou une autre.
Il existerait également une classe de patients qui “hyper-progressent” : c’est-à-dire pour qui le traitement semble empirer leur état de santé. C’est dramatique, en particulier pour certains patients peuvent décéder en quelques jours ou semaines après l’administration du traitement, parfois de manière trop rapide pour qu’on puisse corriger le tir. Mais tout le monde au sein du corps médical ne partage pas cette analyse.
Contribution scientfique
Depuis quelques années, de nombreux chercheurs tout autour du monde analysent ce phénomène et tentent de l’expliquer. En particulier, pour prescrire les traitements le plus efficacement possible, la compréhension clinique de l’hyperprogression et la découverte de facteurs pronostiques sont capitales, ces derniers devant alors permettre à terme de prédire la réponse d’un patient aux différents traitements selon ses caractéristiques cliniques.
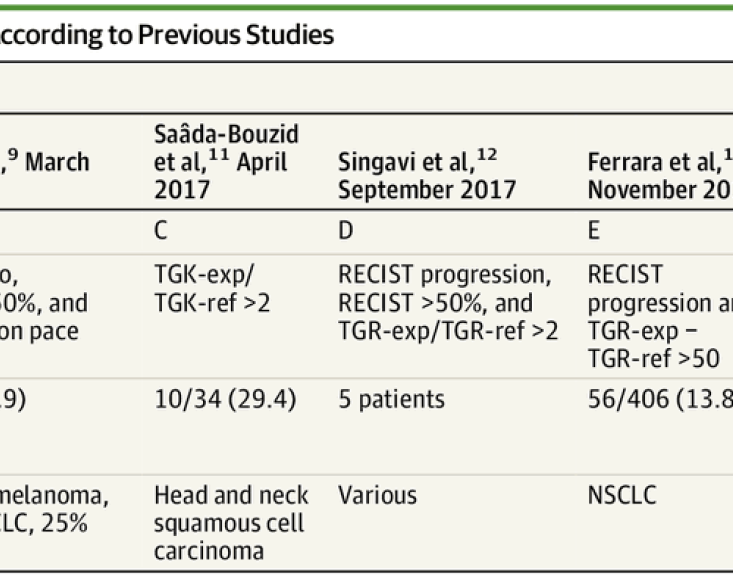
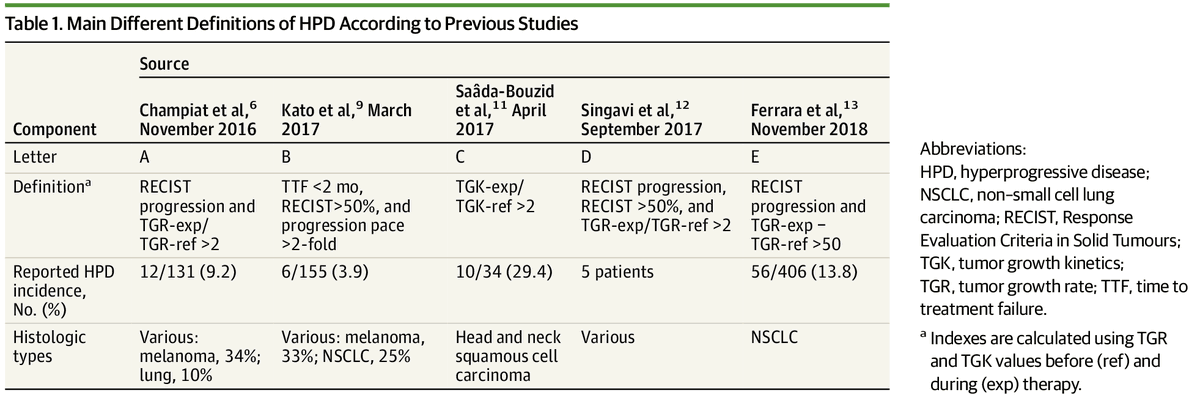
Néanmoins, pour cela, disposer d’une définition uniformisée du phénomène est une première étape nécessaire. En effet, jusqu’à aujourd’hui, les différentes équipes de recherche ayant travaillé sur le phénomène dans différents pays ont utilisé leur propre définition, chacune basées sur un indicateur différent de rapidité de croissance de zones tumorales, rendant difficile la comparaison des données.
Dans leurs travaux, les chercheurs du Centre de Vision Numérique et de l’Institut Gustave Roussy se sont donc intéressés aux différentes définitions cliniques des patients hyperprogresseurs pour en faire une analyse qualitative et quantitative comparée. Ils les ont évaluées et ont mis en évidence des divergences plus ou moins fortes dans la manière de prendre en compte le phénomène d’hyperprogression. Testées sur un même échantillon de patients, ces différentes définitions étaient en effet associées à des prévalences de la maladie différentes et à des chances de survies différentes.
Par ailleurs, les chercheurs ont proposé une nouvelle définition, inspirée des précédentes, basée sur des principes statistiques simples, reproductibles et qui tend à montrer que cette classe de patients existe sur une cohorte de taille suffisante de façon à être convaincant et qui semble mieux prendre en compte les caractéristiques du phénomène. Il ne s’agit donc pas d’un nouveau traitement, mais d’un pas supplémentaire dans la direction d’un plus large consensus sur le fait que l’immunothérapie n’est pas un remède miracle et sur la compréhension et la définition de ce phénomène complexe.
La prochaine étape, sur laquelle le Centre de Vision Numérique et l’Institut Gustave Roussy travaillent déjà, sera désormais de prédire efficacement l'aptitude d'un patient à l’immunothérapie avant qu’on la lui administre, ce qui pourrait réduire considérablement le risque d’hyperprogression.
Note : le terme “progresseur” et “régresseur’ engendre la confusion car dans ce contexte, le premier et négatif et le second positif, ce qui est le contraire du cas usuel.
Very proud of you @BaptisteKas! What a great multidisciplinary work achievement.@RobertoFerrara_@LauraMezquitaMD @BenjaminBesseMD @LassauN @centralesupelec @GustaveRoussy
— Caramella Caroline (@CCaramellaiot) June 11, 2020
Defining Hyperprogressive Disease During Immunotherapy for NSCLC https://t.co/A3oZcl80ZW
Cet objet de recherche a été effectué avec :
- UMR (Unité Mixte de Recherche) 1281, Université Paris-Saclay, Institut National de la Santé et de la Recherche Médicale, Centre National de la Recherche Scientifique, Commissariat à l’énergie Atomique et Aux Énergies Alternatives, Laboratoire d’Imagerie Biomédicale Multimodale Paris-Saclay, Villejuif, France
- Center for Visual Computing, CentraleSupelec, Inria, Université Paris-Saclay, Gif-sur-Yvette, France
- Cancer Medicine Department, Gustave Roussy, Université Paris-Saclay, Villejuif, France
- Radiology Department, Gustave Roussy, Université Paris-Saclay, Villejuif, France
- Medical Oncology Department, Hospital Clínic, Barcelona, Spain
- Translational Genomics and Targeted Therapeutics in Solid Tumours, August Pi i Sunyer Biomedical Research Institute, Barcelona, Spain





